緩和的放射線治療普及のための好事例集
事例07
画像診断部門(放射線診断科)からのアラート
背景
さまざまな理由で骨転移診療チーム(骨転移キャンサーボード)がまだ開催できず。
また、画像検査をしても主治医が緩和照射の適応に気づいていない場合もある。
着眼点
脊髄圧迫など緊急性の高い場合や、緩和照射の必要性が考慮される症例を、画像診断の段階で拾い上げることができないだろうか?
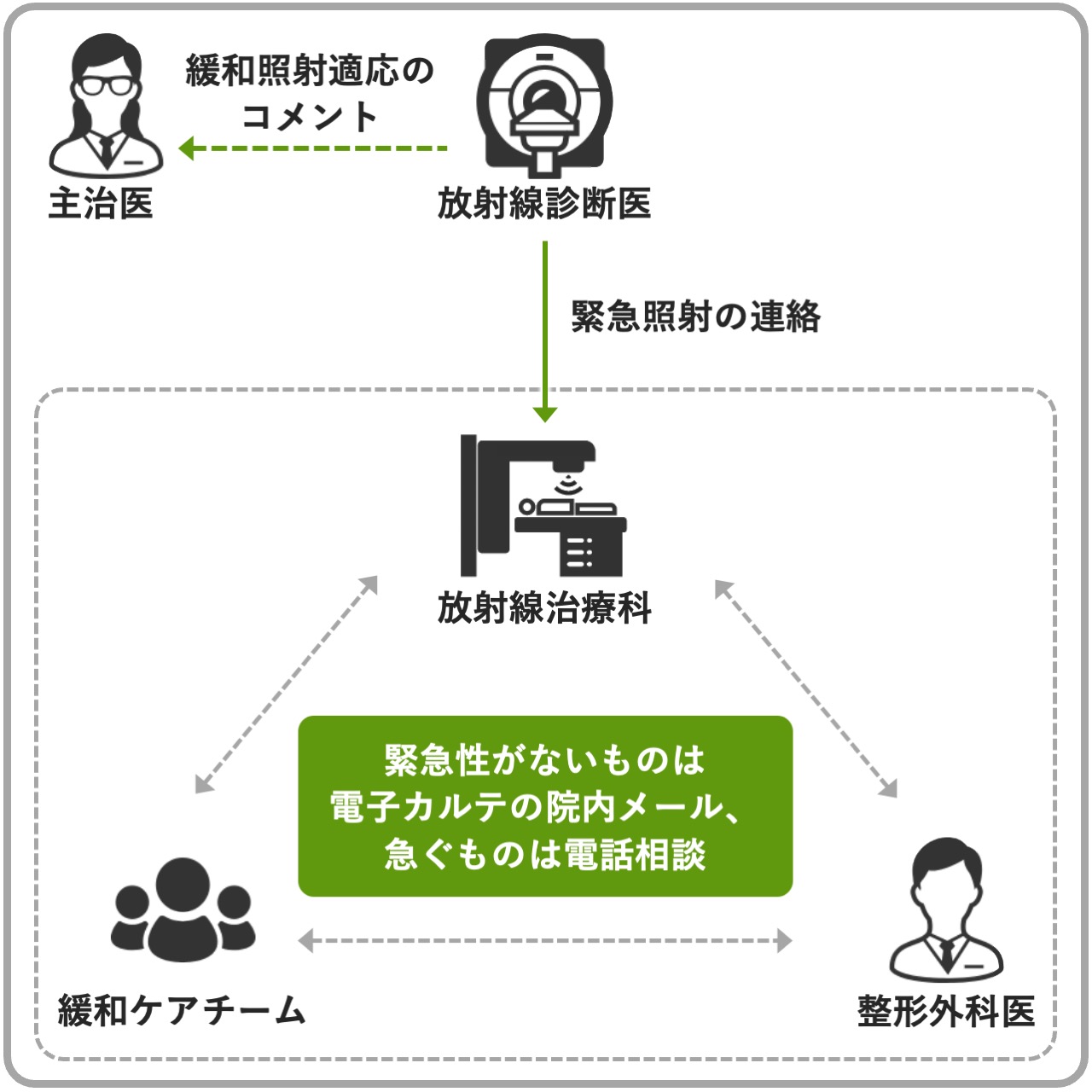
放射線診断医に緩和照射の適応についてレポート記載・直接連絡してもらう
ここがポイント
- フットワーク軽く直接連絡
- 骨転移診療チームはなくとも、緩和ケアチームや整形外科医とスムーズな連携を
解説
地方の大学病院で放射線治療医・緩和ケア医・腫瘍担当の整形外科医が少なく、骨転移キャンサーボードを開催したいがさまざまな理由により現実的には難しい。逆に、関係する人員が少ないため、直接の連絡が取りやすいことはメリットとも考えられる。
電子カルテの院内メール機能や直接の電話連絡などで症例の情報を共有することで、キャンサーボードはなくともお互いに症例を把握することは可能。緩和ケアチームが介入していない初診患者の紹介がある場合には、必要なら放射線治療科の診察に同席あるいは同日に診察していただくなどの対応も可能。また、安静度の指示や照射部位、手術適応などについては整形外科に速やかに介入していただくなど、特に緊急性が高い症例の放射線治療が円滑に進む環境を作ることが大切。
また放射線診断科と放射線治療科は同じ講座であり、連携がスムーズであることを活かして、脊髄圧迫などの緊急性が高い場合には直接連絡してもらい対応することもある。また画像検査をして骨転移などの所見がある場合には、画像診断レポートに「緩和照射の適応について、放射線治療科にご相談ください」と明示してもらうことも有効。
脊髄圧迫や切迫骨折といった状況は画像検査を契機に発見されることもあるため、画像診断部門(放射線診断科)からのアラートを、うまく各診療科の連携に繋げていく仕組みづくりが重要だろう。
院内連携
骨転移診療チーム
緩和ケアチーム
画像診断部門
多職種・その他
- 事例09 電子カルテを利用した骨転移簡易コンサルト
- 事例10 病院初診予約情報からの拾い上げ
- 事例11 放射線治療担当技師を通した緩和ケア科連携
- 事例12 外来化学療法センター薬剤師・看護師との連携
- 事例13 治療室を超えた認定看護師の活用

